مطالبی که دندانپزشکان باید درباره MS بدانند
سایت پر مطلب: مالتیپل اسکلروزیس یا MS، شایعترین بیماری خودایمنی بافت عصبی محسوب میشود که نزدیک به دو نیم میلیون فرد در دنیا به آن مبتلا هستند. این بیماری شیوع بالایی در ساکنین عرضهای شمالی و جنوبی دنیا داشته و در نواحی استوایی کمتر دیده میشود. کانادا بیشترین جمعیت مبتلایان به MS را در جهان دارد. این بیماری در زنها ۴ برابر مردان بوده، سن درگیری بین ۱۵ تا ۵۰ سال است و اساسا زودتر از ده سالگی و دیرتر از شصت سالگی اتفاق نمیافتد. بیماری به ندرت گریبانگیر بچهها میشود.
در مورد فیزیوپاتولوژِی بیماری گفته میشود که در این بیماری واسطههای التهابی جهت تخریب میلین بافت عصبی مرکزی که فقط محدود به جسم سفید است وارد عمل میشود. اتیوژی و آغاز کننده این پروسه اساسا عامل عفونی همچون HHV6 است. ویروسهای حامل سرخک، سرخجه، هرپس ویروسها، باکتری مولد هاری و کلامیدیا پنومونیه نیز از عوامل اتیولوژِیک مرتبط شناخته شدهاند. ویروس لنفوتروپیک ۱ انسانی و وکسینیا نیز از پلاکهای دمیلینه ایزوله شدهاند.
در مورد اتیولوژی بیماری همچنین گفته میشود عوامل عفونی در تلفیق با استعداد ژنتیکی افراد میتواند بیماری را پیش ببرد، به شکلی که در دو قلوی تک تخمی در مقایسه با دو تخمی، ۳۰ درصد بیشتر احتمال ابتلا وجود دارد. یا برای مثال در افراد حامل HLADR2 در اروپا درگیری بیشتری دیده شده است. همپنین افراد حاملHLADR15 ,HLADQ6 و HLADW2 بروز بیشتری از MS نشان دادهاند. دیاگرام زیر علل و عوامل مختلف دخیل در بیماری را به درستی شرح میدهد.
دمیلینه شدن ناشی از MS در ماده سفید از چند میلیمتر تا چند سانتیمتر متفاوت است. تخریب میلین باعث کندی انتقال پیام عصبی میشود و پاسخ به تحریک های بینایی و سوماتوسنسوری مختل است.
در نواحی درگیر دمیلینه شدن التهابی و تخریب آکسونی همراه با تجمع ماکروفاژها – لنفوسیتهای B و T و پلاسماسلها مشاهده میشود. به نظر میرسد اختصاصا سلولهای Thelper که عامل فعال کردن مجدد میلین هستند و لنفوتوکسین و اینترفرون گاما را به میزان بیشتر و اینترلوکین را به میزان کمتر تولید میکنند، عوامل اصلی تخریب سایتوکینهای التهابی و ایمونوگلوبینهای ضد میلین در ضایعات حاد MS باشند. ماکروفاژها برای حمله به میلین موثر هستند که در تخریب بافتی منجر به بلع و تخریب سد خونی مغزی میشوند. پلاکهای دمیلینه شده، هدایت آکسونی را مختل میکنند. نواحی که به طور شایعتر دمیلینه میشوند، عصب اپتیک، ماده سفید پری ونتریکولار و طناب نخاع گردنی هستند.
این بیماری انواع متفاوتی دارد که عموما بر اساس سیر و روند پیشرفت به چهاردسته تقسیم میشود و حدود هشتاد درصد موارد پسرفت نمیکند؛ شدیدترین نوع آن relapsing-remittingاست و به شکل حملاتی در طول دوران زندگی بیمار، او را آزار خواهد داد و عوارض عصبی به جا خواهد گذاشت.
عارضه مهم تخریب آکسونی نیاز به کمک برای راه رفتن است. ادامه یافتن آتروفی عضلات باعث محدودیت دراستفاده از ویلچر و نهایتا بستری میشود.
بیمار اولین علایم را بسته به نواحی درگیر حسی یا حرکتی نشان میدهد که معمولا به شکل نقص حسی بینایی و نقص حرکتی نیستاگموس و دوبینی بروز میکند. اختلالات حسی میتواند در حس لمس، درد، حرارت و پروپریوسپتیو مشکل ایجاد کند. اختلال در اعصاب حرکتی روی راه رفتن بیمار تاثیر میگذارد و همچنین باعث ایجاد مشکل در حرکت دادن دستها میشود؛ به شکلی که منجر به اسپاسم و ترمور، ضعف، از دست دادن تعادل و درمراحل پیشرفته منجربه فلج اندامها میشود.
خستگی اصلیترین علامت است که بعد از ظهرها شدت مییابد. این وضعیت معمولا تا تثبیت بیماری یا آغاز بهبودی تداوم مییابد. اختلال در تمرکز میتواند به همراه سایر علایم رخ دهد.
علایم Lhermitt’s احساس برق گرفتگی هنگام حرکت دادن گردن به جلو و Uhtoff’s تشدید علایم نورولوژیک هنگام افزایش درجه حرارت و فعالیت بدنی در بیمار MS بسته به ناحیه درگیری مثبت است.
** چند پرسش شایع دندانپزشکان درباره MS
مناسب میدانم تا به برخی سوالات همکاران عزیز در این باره پاسخ دهم:
۱- آیا دندانپزشک میتواند اولین فردی باشد که بیماری را شناسایی میکند؟
اختلال حس بدون توجیهی منطقی (عفونت دستگاه تنفس فوقانی، مصرف دارو، کمبود ویتامینها و نیوپلاسم و بدخیمی در محل یا مجاورات) دندانپزشک را گیج میکند. این اختلال میتواند در مخاطات به شکل گزگز، سوزش، احساس فرو رفتن سوزن در محل باشد؛ دندان دردهای بدون توجیه، نورالژِی دوطرفه با شدت ملایم تا متوسط هر کدام از انشعابات عصب سهقلو، سرگیجههای متناوب و اسپاسمهای گاه به گاه عضلات صورتی و جونده بدون علت زمینهای مشخص میتواند از علایم آغاز بیماری باشد.
۲- دندانپزشک با چه علایمی میتواند درکیس شناخته شده MS احتمال وقوع حمله جدید را بدهد؟ یا این که چطور میشود بفهمیم بیمار از نظر درمان در وضعیت کنترلنشده قرار دارد؟
اکثرا بیماران مبتلا به MS پیشرونده، کلامی آهسته و نامنظم دارند، به شکلی که توقف در بخشهایی از کلمات مشهود است و این همان چیزی است که در طب به آن Scaning speech گفته میشود. این حالت در بیمار دچار حمله، تشدید میشود و صحبت کردن و تفهیم خود به پزشک را مشکل میسازد. همچنین بیماری که در فاز حمله است دچار پارستزی در اعصاب صورت میشود و عضلات دورچشم دچار اسپاسم های نابهنگام میشوند؛ تحت عنوان «Myokimia» که در مشاهده (inspection) به شکل حرکات چندین کرم داخل کیسه خودنمایی میکند.
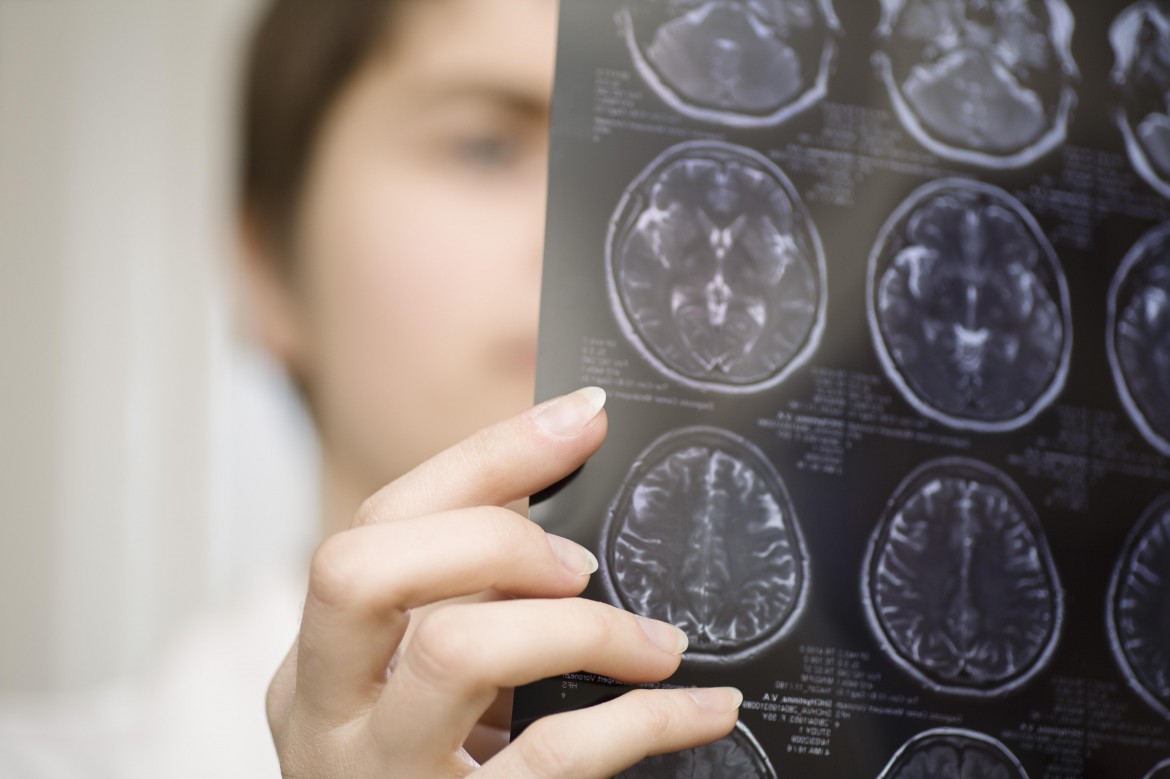
۳- تشخیص و تایید بیماری چطور ممکن است؟
اطلاعات کاملی که از تاریخچه به دست آمده، معاینات بالینی، آزمایش بر روی مایع مغزی نخاعی (CSF)، بررسی پتانسیل تحریک حسی و نهایتا MRI میتواند در جهت تشخیص راهگشا باشد. در MRI نواحی متعدد هایپودنس در ماده سفید نزدیک بطنها، مخچه، ساقه مغز و اعصاب اپتیک آشکار میشود. به یاد داشته باشیم که MRI همیشه وسیله تشخیصی پاراکلینیک برای MS نیست و بسیاری از بیماران فاقد تغییرات MRI هستند.
در CSF آنتیبادیهای ضدپروتیین پایه میلین قابل ردیابی هستند.
۴- دغدغه در درمان دندانپزشکی بیمار MS چه مواردی باید باشد؟ به بیان بهتر تدابیر ویژه در چه مواردی است؟
– وضعیت کنترل بیماری اهمیت دارد. بیماران دچار حمله گزینههای خوبی برای درمانهای الکتیو نیستند.
– بسیار مهم است که بدانیم اختلال حرکت در بیمار چگونه است، بهترین پوزیشن کار کردن برای او چه حالتی است و آیا بیمار برای حرکت احتیاج به کمک دارد یا خیر.
– داروهای بیمار مبتلا به MS و تدابیر مربوط به آنها را باید بدانیم
۵- داروهای بیماران مبتلا به MS کدامند؟
بزرگترین مشکل دندانپزشکان در ارتباط با بیماران MS این است که داروهایی که مرتب به روز میشوند را نمیشناسند که اکثرا هم با اسامی تجاری عنوان میشوند. اگر ممکن است در این باره توضیح بیشتری دهید.
در مورد داروهای درمانی باید گفت این داروها به دو دسته تقسیم میشوند:
الف) داروهای کنترل کننده حملات MS
داروهای زیر کنترل کننده حملات MS هستند و مکانیزمشان در مقابلشان آمده است:
– کورتیکواستروییدها: عملکرد ضدالتهابی غیراختصاصی (بلاک کردن ایکوزانوییدها، سایتوکینها و مهار بیان مولکولهای چسبندگی داخل و خارج سلولی تحت عنوان ICAMو ELAM)
– اینترفرونهای B (1a,2b) تحت عنوان «بتاسرون» (مهارAg، TNF و تزاید لنفوسیتهایT)
– گلاتیرامراستات تحت عنوان «کوپکسون» (پلی پپتید مشابه میلین که از تخریب سلولهای Tجلوگیری میکند و سرعت عود را در بهبودی کاهش میدهد.)
– میتوکسانترون (که داروی ضد سرطان بوده و چرخه سلول را متوقف میکند و از عملکرد TH1 جلوگیری میکند. (شایان ذکر است داروی آخر همراه با گلاتیرامر استات در مدت کوتاه در حملات تجویز میشود. مصرف بلند مدت آن با عوارض قلبی و خطر ابتلا به لوسمی همراه است.
ب) داروهای کنترل کننده عوارض MS
– کنترل اسپاسم: باکلوفن، بنزودیازپینها، دانترولن، تیزانیدین (Zanaflex,Lioresal)
– کنترل ضعف مثانه: اکسی بوتینین (Ditropan)، تولترودین تارتریت (Detrol)، پروپانتلین
– کنترل خستگی: آمانتادین (Symmeterel) و مدافیین
– کنترل افسردگی: فلوکستین (Prozac) و ضدافسردگی سه حلقهای
– کنترل ضعف؛ مهارکنندههای کانال سدیمی
۶-اسامی ژنریک و تجاری چندین داروی معروف بیماران MS
علاوه بر درمانهای سنتی MS انواع و اقسام ایمونوگلوبولینها (IvIg) ، مهارگرهای TNF هم این روزها وارد بازار شده است؛ همچون Rituximab,Natalizumabو .Ustekinuma از جمله داروهای جدید و مطرح در منابع نورولوژِی، Alemtuzumab (Lemtrada) است که با از بین بردن رده خاصی از سلولهای B وT، پیشگیری از ورود آنها به مغز و جلوگیری از تخریب میلین، اثر مثبت درمانی خود را میگذارد.
از درمانهای نویدبخش، Stem cell therapy است که در چند تحقیق محدود مورد ارزیابی قرار گرفته است و نیازمند بررسیهای بیشتر است.
در زیر اسامی ژنریک و تجاری چندین داروی معروف بیماران MS جهت آشنایی بیشتر همکاران آورده شده است:
((تصویر دارد))
۷- پروگنوز بیماران MS چطور خواهد بود؟
جنس بیمار، سن درگیری، آغاز با نوریت عصب بینایی، طول مدت نداشتن حمله جدید، بهبودی سریع از حملات و … بر روی پروگنوز بیماری تاثیرگذار است. جدول زیر به خوبی این عوامل را نشان داده است:
((تصویر دارد))
امید است که با پیشرفتهای روزافزون در طب، روزی شاهد رفع عوارض به طور کامل و درمان قطعی بیماری باشیم.
دکتر هاله ذکایی، متخصص بیماریهای دهان فک و صورت
…